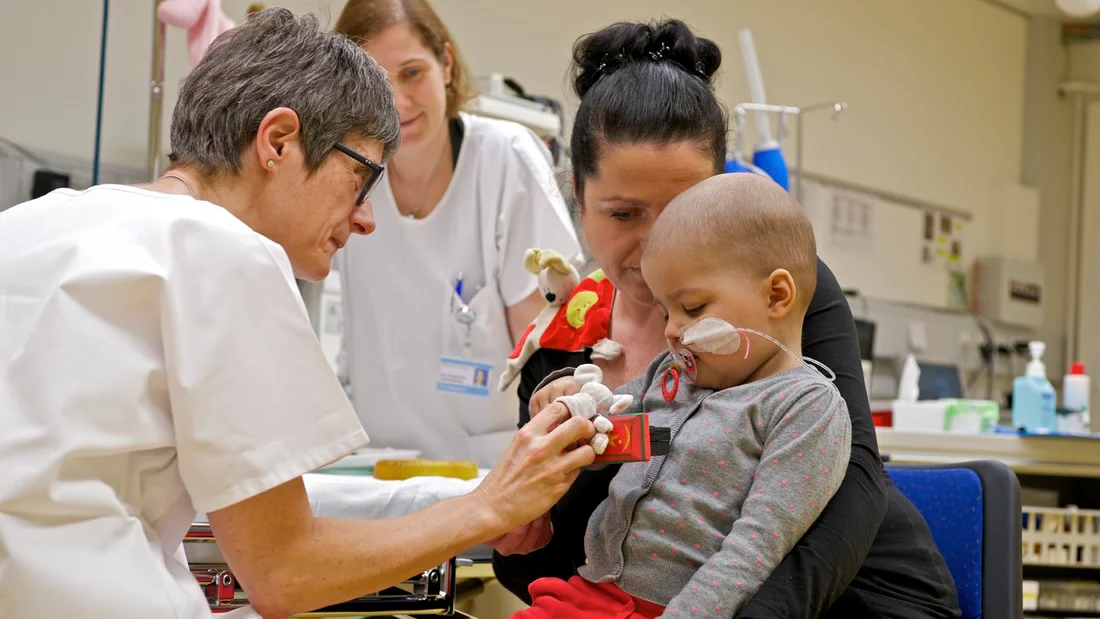
Le cancer chez les enfants est rare. Mais chez eux aussi, des tumeurs malignes peuvent se développer, en particulier au niveau des muscles, des os et des tissus nerveux. Tout traitement est alors délicat. Du fait que l’enfant grandit encore et que ses organes en plein développement pourraient être endommagés, les irradiations conventionnelles et la plupart des chimiothérapies sont associées à des effets indésirables importants. Les médecins au Centre de protonthérapie de l’Institut Paul Scherrer PSI traitent donc les enfants atteints d’un cancer avec des faisceaux de protons. Les protons permettent une irradiation moins agressive du cancer et d’atteindre la tumeur avec une précision de l’ordre du millimètre; les tissus sains, en revanche, sont ménagés. A ce jour, le PSI a déjà traité plus de 450 enfants de cette manière.
Quelque chose n’allait pas. Cette sensation nouvelle et bizarre de pression derrière l’œil. Il voyait moins bien et avait parfois mal à la tête. Mais le petit garçon de 8 ans n’était pas sûr de lui. Est-ce qu’il se faisait des idées? Cependant, comme trois semaines plus tard les choses ne s’étaient pas améliorées, ses parents l’ont emmené chez le médecin. Bien des examens plus tard, le diagnostic dévastateur tombait: un rhabdomyosarcome. Ce terme spécialisé regroupe des tumeurs qui se développent à partir de certaines structures de tissus comme les muscles et les tissus conjonctifs. Elles apparaissent surtout chez les enfants et prolifèrent le plus souvent dans la zone de la tête et du cou, mais aussi au niveau du bassin et d’autres endroits du corps. Sur le principe, on peut les traiter comme on traite un cancer chez l’adulte: avec une opération chirurgicale, par chimiothérapie, par radiothérapie ou en combinant l’un ou l’autre traitement. Quand par exemple ces tumeurs sont localisée tout près d’un œil ou du tronc cérébral, les patients refusent souvent l’opération qui est susceptible de les rendre aveugles, de les paralyser ou de les handicaper lourdement d’une autre manière. Une radiothérapie conventionnelle, quant à elle, endommagerait beaucoup trop de cellules saines dans l’environnement de la tumeur. Mais pas l’irradiation avec des protons avec technique Spot Scan.
Ce procédé développé il y a 20 ans par des chercheurs de l’Institut Paul Scherrer PSI permet de balayer tout le volume de la tumeur avec un faisceau de protons, et ce au millimètre près. Les protons peuvent être positionnés de manière tellement ciblée qu’ils déploient leur efficacité maximale uniquement dans les cellules cancéreuses. Les tissus sains qui entourent la tumeur sont ainsi épargnés. L’un des premiers enfants traités ici était un petit garçon de presque 2 ans atteint d’un rhabdomyosarcome au niveau de l’orbite oculaire, raconte Lydia Lederer, technicienne en radiologie médicale (TRM). La localisation de la tumeur était très défavorable. Le choix, pour lui, était le suivant: subir une intervention chirurgicale qui lui défigurerait le visage ou venir chez nous pour une protonthérapie. Le traitement lui a sauvé la vie et lui a épargné de se retrouver défiguré.
C’était il y a 13 ans. Depuis, quelque 450 enfants ont été traités avec des protons au CPT. Nombre d’entre eux présentaient une tumeur au niveau de la tête ou de la colonne vertébrale, autrement dit précisément à des endroits du corps où il faut éviter à tout prix que les tissus et les organes voisins soient exposés au rayonnement. Lydia Lederer, qui travaille au CPT depuis 15 ans, a accompagné plusieurs centaines d’enfants lors de leur radiothérapie. Le plus jeune d’entre eux avait toujours juste 9 mois.
Des patients de l’autre bout du monde
Lorsque des enfants aussi jeunes développent un cancer, pour toute la famille, c’est l’état d’urgence. Les parents ont peur pour leur enfant, mais nombre d’entre eux sont aussi dépassés. Le traitement dure plusieurs semaines et ils sont souvent très loin de chez eux. L’équipe du CPT s’efforce de soutenir aussi bien que possible les enfants et leur famille. Parfois, ce n’est pas facile, car beaucoup d’enfants viennent exprès de l’étranger et ne parlent pas l’allemand. Le CPT jouit dans le monde entier d’une telle réputation que même des médecins de pays aussi éloignés que l’Australie envoient leurs patients se faire traiter à Villigen. Entre-temps, nous nous sommes très bien adaptés aux patients étrangers et nous trouvons toujours au PSI quelqu’un qui parle la langue maternelle de l’enfant
, relève Lydia Lederer, qui a exprès appris l’italien pour ses patients.
Traitement top moderne et prise en charge chaleureuse
Pour les collaborateurs du CPT, le multilinguisme va de soi. Mais il est tout aussi important d’aider les patients à organiser l’ensemble de leur séjour. Les collaborateurs du CPT procèdent à certaines clarifications avec les caisses-maladie et les médecins. Ils épaulent également la famille dans ses démarches auprès des autorités. Le plus important, cependant, est de réussir à aider les enfants et de faire en sorte qu’ils se sentent bien en dépit de leur diagnostic de cancer. Toute une série de jolis détails au CPT arrachent un sourire aux petits patients. Le mur de la salle d’attente arbore un soleil, la porte une girafe et de petits singes peints grimpent aux fenêtres. Les étagères sont pleines de bandes dessinées et de livres pour enfants, des jouets et des jeux de billes distraient les petits du véritable but de leur séjour. Car sur le fond, il y a une inadéquation entre le traitement d’un cancer et la vivacité pleine de curiosité d’un enfant. Les enfants veulent avant tout jouer et être joyeux. Pour moi, en tant que médecin, pouvoir promettre à un enfant que je ne lui ferai pas mal représente quelque chose de particulièrement important, souligne Fritz Murray, qui se forme à la radio-oncologie au CPT. La radiothérapie est invisible et on ne la sent pas. Chez nous, les enfants se sentent bien, même si notre site est hautement technologisé.
Aux yeux de Fritz Murray, le succès du CPT est dû au traitement, mais aussi au fait que le centre est clairement orienté recherche, ainsi qu’au niveau élevé des mesures de sécurité et de la qualité. Ce sont précisément ces aspects dont les patients atteints d’un cancer bénéficient le plus.
Cumuler les connaissances pour le bien des enfants
Nombre d’enfants sont traités selon un protocole d’irradiation précisément défini et prennent part à des études internationales. Cela permet d’un côté d’être certain que les connaissances les plus récentes seront prises en compte dans le traitement et, de l’autre, que rien ne sera laissé au hasard. La question du choix du protocole à appliquer dépend du type de tumeur et de la localisation de cette dernière, ainsi que de certains facteurs tels que l’âge de l’enfant. Comme certaines tumeurs sont extrêmement rares, les médecins au CPT misent sur le cumul de connaissances de nombreux spécialistes et discutent d’abord chaque cas par vidéoconférence interposée dans le cadre d’une réunion hebdomadaire avec des collègues d’autres institutions spécialisées. Ensuite, ils déterminent le nombre de semaines, la dose et les régions du corps qui devront être irradiées. Autres questions importantes: y a-t-il des zones près de la tumeur qui doivent être particulièrement ménagées? Quel âge a l’enfant? Et est-il suffisamment mûr pour rester allongé sans bouger tout en étant pleinement conscient durant chaque irradiation, sachant qu’une séance peut durer jusqu’à une heure? Ou peut-être qu’il est trop petit et a besoin d’une narcose? La plupart des enfants de moins de 6 ans reçoivent une légère narcose pour dormir, explique Fritz Murray. Car pour les plus petits, la procédure est souvent trop astreignante. Une équipe d’anesthésistes de l’Hôpital des enfants de Zurich est donc toujours de la partie.
Chez les enfants plus âgés, en revanche, le traitement se fait presque toujours sans narcose.
L’élément décisif pour le succès d’une protonthérapie est l’irradiation précise de la tumeur. Cela implique que le patient doit rester allongé dans la même position et demeurer immobile. Une tâche difficile, surtout pour les enfants atteints de tumeurs dans la zone du crâne ou du cou. Il existe deux possibilités pour les allonger correctement à chaque traitement sous l’appareil d’irradiation: l’une d’elle est ce qu’on appelle le porte-empreinte dentaire (un moulage en plastique de la mâchoire, semblable à celui qu’on utilise pour les appareils dentaires). Ce moulage qui correspond précisément à la dentition de l’enfant est relié à la table de traitement par une tringle. Pour l’irradiation, l’enfant doit juste prendre le porte-empreinte entre ses dents et ce dernier se fixe au palais par aspiration. Cela évite à l’enfant d’avoir à serrer le porte-empreinte entre ses mâchoires pour le maintenir en place. L’autre possibilité est un masque adapté au visage, qui fixe le jeune patient à la table de traitement. Les enfants s’adaptent étonnamment bien aux deux variantes
, relève Lydia Lederer, qui durant la préparation forme les porte-empreintes et les masques. Elle s’occupe même de l’animal en peluche favori du petit patient. L’ours en peluche reste à ses côtés pendant tout le traitement et porte lui aussi un masque, raconte-t-elle. C’est une grande aide.
Par ailleurs, tous les enfants reçoivent un jouet sonore grâce auxquels ils peuvent se manifester s’ils ont peur ou se sentent mal sous l’appareil d’irradiation.
Récit du traitement sous forme de collier de perles
Chaque fois qu’une irradiation est terminée, tous les enfants reçoivent une petite récompense. Au CPT, ce sont des perles de verre colorées fabriquées à la main, qui à la fin forment un magnifique collier. Ce système de récompense est mis à disposition par l’Hôpital des enfants de Zurich. Au début du traitement, le collier ne compte que quelques perles en forme de cubes marquées d’une lettre qui forment le nom de l’enfant. Après chaque examen et chaque tâche qu’on lui demande d’accomplir, le petit patient reçoit une nouvelle perle de couleur: pour une tomographie, par exemple, ou une fois que le masque d’irradiation a été réalisé. Après chaque irradiation également, une nouvelle perle de verre vient s’ajouter au collier. De fait, une fois que tout est terminé, tous les enfants ont leur propre collier et ce dernier raconte l’histoire tout à fait personnelle de leur traitement. Une histoire faite d’angoisse, de courage, d’espérance et parfois de désespoir. Car malgré cette protonthérapie top moderne si efficace, tous les enfants ne survivent pas. Parfois, la tumeur est particulièrement maligne ou a déjà formé des métastases. Lydia Lederer a dû apprendre à gérer cette réalité: Nous sommes bouleversés quand nous apprenons qu’un enfant a perdu son combat contre le cancer, reconnaît-elle. Mais malgré tout, ce qui domine pour moi, ce sont les 60% d’enfants qui ont survécu. Et là je me dis que si nous n’avions pas été là, ils seraient peut-être morts, eux aussi. C’est ma lumière dans le tunnel.
Les innombrables commentaires dans le livre d’or du CPT témoignent du bonheur et de la reconnaissance de nombreux enfants et de leur famille. On y découvre des mots de remerciement dans de nombreuses langues, ornés de dessins, d’autocollants et de photos. Ces commentaires et le fait de savoir qu’ils ont réussi à aider tous ces enfants, c’est ce qu’il y a de plus beau pour l’équipe au CPT.
Texte: Sabine Goldhahn
Informations supplémentaires
- L’article
Plus-value pour le malades du cancer
donne un aperçu du travail au Centre de protonthérapie (CPT) et du développement de la protonthérapie au PSI. - La technique Spot Scan est une forme particulière de protonthérapie. Elle a été développée il y a 20 ans au PSI. Aujourd’hui, cette méthode est utilisée dans le monde entier et a déjà permis de secourir plusieurs milliers de patients. Les détails figurent dans l’article
La lutte de haute précision contre le cancer a 20 ans
. - Au PSI, la protonthérapie a commencé avec l’irradiation de tumeurs de l’œil. A ce jour, 6700 patients ont été traités rien qu’au PSI. L’article
Lueurs d’espoir pour les patients
permet d’en savoir plus. - Toute une équipe de spécialistes veille à la sécurité et à la qualité top niveau de la protonthérapie au PSI, comme l’explique l’article
Maîtriser la sécurité
.
Contact
Dr Marc Walser, Médecin cadre au Centre de protonthérapieInstitut Paul Scherrer, 5232 Villigen PSI, Suisse
Téléphone: +41 56 310 35 24, e-mail: marc.walser@psi.ch
Lydia Lederer, Cheffe TRM au Centre de protonthérapie
Institut Paul Scherrer, 5232 Villigen PSI, Suisse
Téléphone: +41 56 310 36 53, e-mail: lydia.lederer@psi.ch
Dr Ulrike Kliebsch, Responsable Science et information au Centre de protonthérapie
Institut Paul Scherrer, 5232 Villigen PSI, Suisse
Téléphone: +41 56 310 55 82, e-mail: ulrike.kliebsch@psi.ch