Die Protonentherapie ist eine sehr komplexe, zeit- und kostenintensive Bestrahlungsform. In der Schweiz gibt es eine Indikationsliste, die zwischen den Krankenkassen, dem Bundesamt für Gesundheit BAG und dem PSI einvernehmlich festgelegt ist. Am PSI werden nur Erkrankungen aus dem Spektrum dieser Indikationenliste behandelt, andere Tumorbehandlungen bieten wir deshalb nicht an. Patienten und Patientinnen mit bekannten Metastasen können wir nicht zur Behandlung annehmen. Ausnahmen sind spezielle Erkrankungen bei Kindern und Jugendlichen.
Augentumoren
Bis Ende 2024 haben wir am PSI mehr als 8200 Patientinnen und Patienten mit Augentumoren erfolgreich bestrahlt. Die Ergebnisse nach der Protonenbestrahlung dieser Tumoren sind sehr gut. In mehr als 98 % der Fälle wurde das Tumorwachstum definitiv gestoppt oder der Tumor zum Verschwinden gebracht. In über 90 % der Fälle konnte das tumorkranke Auge gerettet werden (Pica et al. 2023, Mouvet et al. 2019, Hennings et al. 2018, Via et al. 2018, Petrovic et al. 2014, Egger et al. 2003, Egger et al. 2001).
Wir bestrahlen auch gutartige Hämangiome mit 4-mal 5 Gy(RBE).
Meningeome
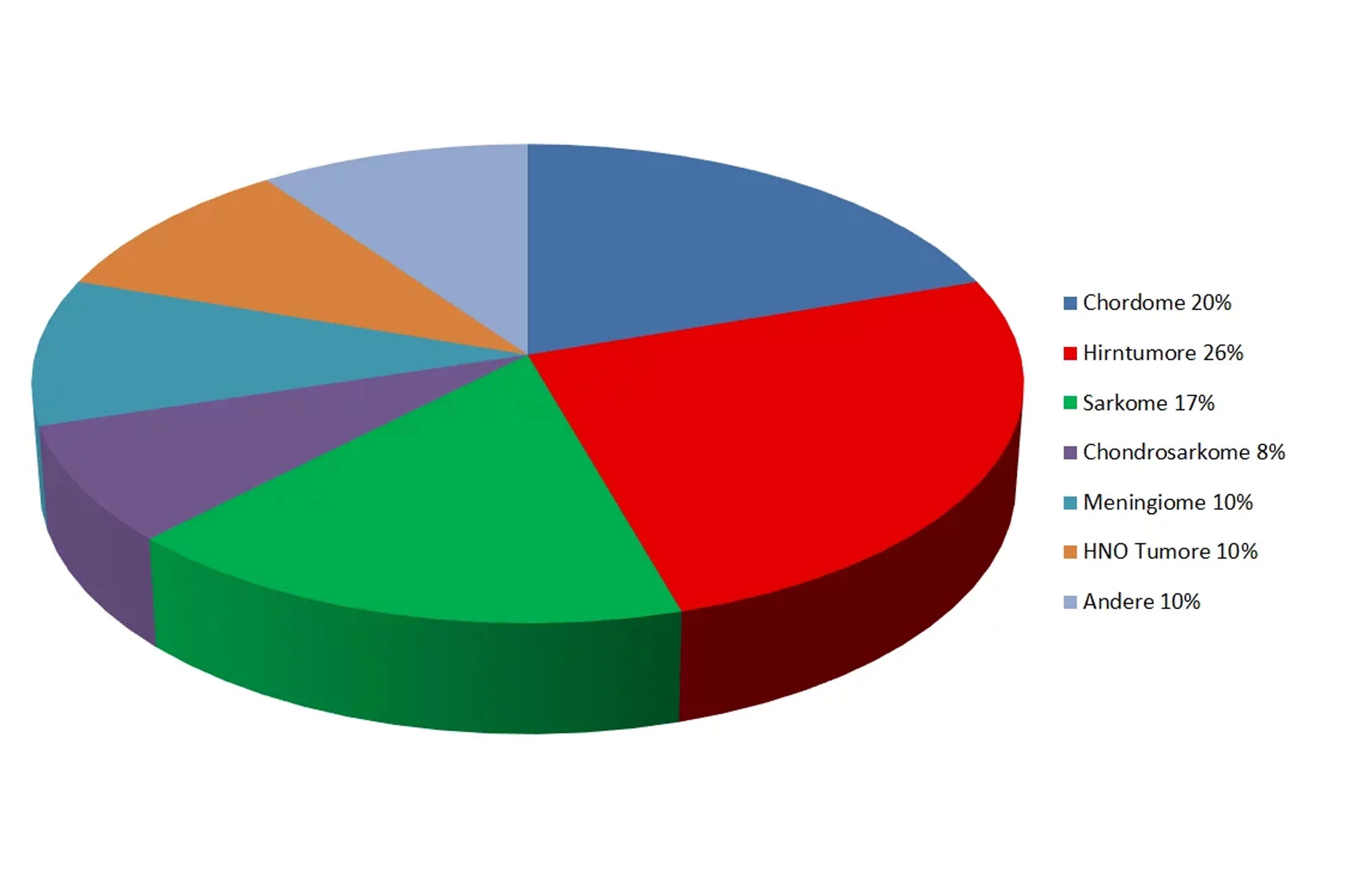
Über 250 Patientinnen und Patienten, die am PSI behandelt wurden, litten unter einem Meningeom. Diese üblicherweise nicht metastasierenden Tumoren entwickeln sich aus den Hirnhäuten (Meningen), die sich zwischen dem Schädelknochen und der Gehirnoberfläche befinden. Die Tumoren wachsen langsam und verdrängend. Sie können in den umgebenden Schädelknochen und die umgebende Muskulatur infiltrieren. Je nach Lage und Grösse der Meningeome können sie zum Beispiel zu starken Kopfschmerzen, epileptischen Anfällen, Hirnleistungsstörungen, Bewusstseinsstörungen, Lähmungserscheinungen und anderen neurologischen Ausfällen führen. Wenn eine chirurgische Entfernung der Tumoren nicht komplett möglich ist, kann eine Strahlentherapie angezeigt sein. Speziell die atypischen Meningeome (WHO Grad II) und die malignen Meningeome (WHO Grad III) sind wegen der benötigten höheren Dosen im Vergleich zu den WHO Grad I Meningeomen häufig geeignete Erkrankungen für die Bestrahlung mit Protonen. Die Protonentherapie ermöglicht eine sehr präzise räumliche Anpassung der Strahlendosis in der Nähe empfindlicher Strukturen wie z. B. der Sehnerven (Krcek et al. 2023, Murray et al. 2017, Weber et al. 2012, Weber et al. 2004).
Niedriggradige Gliome des Hirns und Rückenmarks
Über 110 Protonenbestrahlungen wurden bei niedriggradigen Hirntumoren, sogenannten Low Grade Gliomas (LGG), durchgeführt. Diese entstehen zu einem grossen Teil aus Gliazellen, dem Stützgewebe des Hirns. Je mehr diese Zellen noch ihren Ursprungszellen gleichen, desto besser sind die Behandlungserfolge. In diesen Fällen sprechen wir von Tumoren vom Grad 1 und 2. Wenn die Tumoren sich weiter von ihren Ursprungszellen entfernt haben – wir nennen dies entdifferenziert –, bietet die Protonentherapie nach dem derzeitigen wissenschaftlichen Kenntnisstand keine bessere Tumorkontrolle als die moderne Photonenbestrahlung mit Linearbeschleunigern. Daher gehören die Hirntumore vom Grad 3 und 4 sowie das Glioblastome multiforme zurzeit am PSI nicht zum medizinischen Programm. Meist erfolgt eine Vorstellung dieser Patienten in den Neuro-Tumorboards, bevor der Fall am Tumorboard des Zentrums für Protonentherapie ZPT am PSI besprochen wird. So kann gewährleistet bleiben, dass der Patientin oder dem Patienten die bestmögliche Therapie zuteil wird (Willmann et al. 2023, Badiyan et al. 2017).
Chondrosarkome und Chordome der Schädelbasis und Wirbelsäule
Über 670 Patientinnen und Patienten sind wegen eines Chondrosarkoms oder Chordoms im Bereich der Schädelbasis oder der Wirbelsäule seit 1996 am PSI mit Protonen bestrahlt worden. Zahlreiche Veröffentlichungen zu der über 25-jährigen Erfahrung in der Bestrahlung dieser sehr seltenen Tumoren sind erschienen (Walser et al. 2021, Beer et al. 2020, Tran et al. 2019, Weber et al. 2018, Snider et al. 2018, Stieb et al. 2017, Weber et al. 2016, Schneider et al. 2013, Pehlivan et al. 2012, Staab et al. 2011, Ares et al. 2009, Weber et al. 2005).
Diese Tumore entstehen im Knochen und/oder Bindegewebe, wachsen langsam und metastasieren selten. Sie zerstören aber die meist empfindlichen und oft lebenswichtigen gesunden Nachbarstrukturen. Da die Protonenstrahlen in berechenbarer Tiefe stoppen und die grösste Strahlenmenge kontrollierbar in diesem Stoppbereich (dem Bragg Peak) abgeben, hat man seit vielen Jahren vor allem am Harvard Cyclotron / Massachusetts General Hospital in Boston Chordome und Chondrosarkome der Schädelbasis im Rahmen eines konsequenten und seriösen Programms bestrahlt. Für Chondrosarkome konnte eine lokale Tumorkontrolle im Vergleich zur Photonenbestrahlung mit Linearbeschleunigern von etwa 40 % auf über 80 % angehoben werden, für die Chordome von weniger als 5 % auf über 50 %.
Bereits 1999 haben wir bei einem jungen Mann erstmals eine Protonentherapie mit dem am PSI entwickelten Verfahren IMPT (intensitätsmodulierte Protonentherapie) zur Behandlung eines Chondrosarkomes an der Brustwirbelsäule durchgeführt. Damit war eine optimale Schonung des Rückenmarks möglich, sodass der Patient heute, 20 Jahre nach Abschluss der Bestrahlung ein völlig normales Leben führen kann. Damit wurden diese Tumoren – neben den Melanomen des Auges – zu einer unbestrittenen Indikation für die Protonentherapie.
Sarkome
Sarkome sind bösartige Krebsgeschwülste des Binde- und Stützgewebes. Sie kommen in allen Regionen des menschlichen Körpers, zum Beispiel im Becken und der Wirbelsäule oder in anderen Knochen und Gelenken sowie im Muskelgewebe vor und müssen mit sehr hoher Dosis behandelt werden. Bis Ende 2024 haben wir über 410 an Sarkomen leidende Patientinnen und Patienten bestrahlt, meist nach vorangegangener Operation oder auch in Kombination mit Chemotherapie (Vazquez et al. 2023, Weber et al. 2017, Weber et al. 2015, Weber et al. 2007).
Sollten Tumore aus der Gruppe der sogenannten Weichteilsarkome bei Diagnosestellung nicht operierbar oder nur unter grossem Funktionsverlust durch radikale Operationen entfernbar sein, bietet das PSI unter der Führung der Radioonkologie des Kantonsspitals Aarau eine präoperative oder definitive, kombinierte Protonenbestrahlung mit ergänzender Hyperthermie an. Es handelt sich um eine prospektive, von der Ethikkommission geprüfte klinische Studie (Kurztitel: HYPROSAR, Studienbeschreibung im Clinicaltrials Register) in enger Kooperation mit dem Universitätsspital Zürich. Alle Anfragen von Sarkom-Patienten oder ihren zuweisenden Ärzten müssen mit entsprechenden Unterlagen am Sarkomboard des Universitätsspitals Balgrist in Zürich vorgestellt werden. Ein Expertengremium entscheidet dann, ob der Patient für die Studie geeignet ist. Bitte kontaktieren Sie für weitere Informationen Herrn Dr. Leiser (dominic.leiser@psi.ch) (Datta et al. 2016).
Hals-, Nasen-, Ohren-Tumoren
Tumore im Hals-Nasen-Ohrenbereich (HNO-Tumore) wachsen häufig in enger Nachbarschaft zu den empfindlichen Strukturen des Hirns, der Schädelbasis und der Wirbelsäule. Deshalb und aufgrund der oft notwendigen grossvolumigen Bestrahlung sind diese Tumore häufig für eine Protonentherapie sehr gut geeignet. Es handelt sich meist um adenoidzystische Karzinome (ACC), gutartige und maligne Parotistumore sowie Nasopharynxtumore unterschiedlicher Tumorgewebe-Typen. Wir haben bis Ende 2024 über 250 HNO-Tumore behandelt, zum Teil in Kombination mit Chirurgie, Chemotherapie und in wenigen Fällen auch in Kombination mit konventioneller Photonenbestrahlung (Walser et al. 2023, Pelak et al. 2020).
Pädiatrische Tumoren
Bis Ende 2024 haben wir fast 900 Kinder und Jugendliche im Alter zwischen 1 und 18 Jahren behandelt. Es ist das Programm mit den längsten Verlaufsdaten von Kindern, die alleinig mit der Spot scanning Technologie bestrahlt wurden. Das PSI hat sich seit 2004 auf die Behandlung von Kleinkindern spezialisiert. In Kooperaton mit dem Anästhesieteam des Kinderspitals Zürich sind seitdem über 480 Kinder im Alter von 1 bis 9 Jahren unter Narkose behandelt worden, dafür waren 12000 Anästhesie-Anwendungen notwendig. Die Tumore waren im Kopf oder Körperstamm lokalisiert. Appliziert wurden zwischen 14.0 und 74.0 Gy(RBE) (in wenigen Fällen in Kombination mit einer konventionellen Photonentherapie). Die grössten behandelten Gruppen bilden die Ependymome, Rhabdomyosarkome, Kraniopharyngeome, Medulloblastome und Ewing-Sarkome. Diese und seltenere Tumoren werden häufig auch in Kombination mit Chemotherapie bestrahlt (Bojaxhiu et al. 2018, Weber et al. 2017, Leiser et al. 2016, Ares et al. 2016, Weber et al. 2015, Weber et al. 2015b, Thompson et al. 2013, Rombi et al. 2013).
Fast alle Kinder und Jugendliche werden innerhalb oder gemäss eines Studienprotokolls behandelt. Alle am PSI behandelten Kinder und Jugendlichen werden angefragt, an einer prospektiven Beobachtungsstudie teilzunehmen:
- Untersuchung der Lebensqualität nach Protonenbestrahlung (Pediatric Quality of life = Pedqol-Fragebogen); Kooperationsprojekt mit der Universität Bonn, Deutschland
Schwerpunkt Kinder, Jugendliche und junge Menschen
Besondere Beachtung verdient die Altersverteilung unserer Patienten: Knapp 60% unserer Patientinnen und Patienten sind heute jünger als 40 Jahre, rund 35% sind Kinder und Jugendliche unter 18 Jahren. Diese Patientinnen und Patienten können besonders von der Protonentherapie profitieren, da durch die präzise Abgabe der Strahlendosis im Tumor und der geringen Dosis ausserhalb des Tumorvolumens der noch wachsende und sehr empfindliche kindliche resp. jugendliche Organismus viel besser geschont werden kann als mit Photonenbestrahlung. Ausserdem dürfte die Wahrscheinlichkeit von späteren Zweittumoren als geringer einzustufen sein.