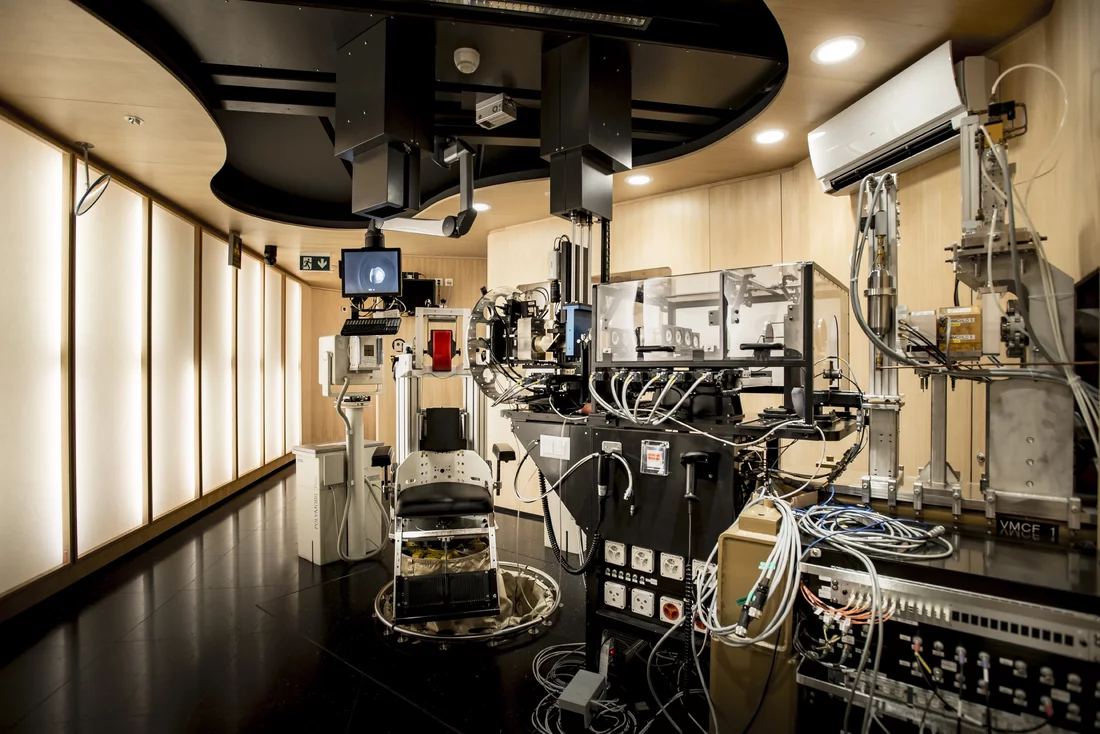
Augentumore sind selten. Doch für die Betroffenen bedeuten sie einen Schicksalsschlag, der nicht nur mit dem Verlust der Sehkraft, sondern oftmals auch des ganzen Auges einhergeht. Seit über 30 Jahren hat sich deshalb am Paul Scherrer Institut PSI ein ganzes Team dem Ziel verschrieben, Patienten mit einer bestimmten Form von Augentumoren zu helfen – mittels Protonenbestrahlung. Denn die winzigen Teilchen treffen ihr Ziel millimetergenau, ohne andere Strukturen des Auges zu gefährden. An keiner anderen Protonentherapieanlage der Welt wurden so viele Patienten mit Augentumoren behandelt wie an der selbstentwickelten Bestrahlungsanlage OPTIS des Zentrums für Protonentherapie am Paul Scherrer Institut PSI. OPTIS ist eine Erfolgsgeschichte, denn bei mehr als neunzig Prozent der bisherigen Patienten konnte das Auge gerettet werden.
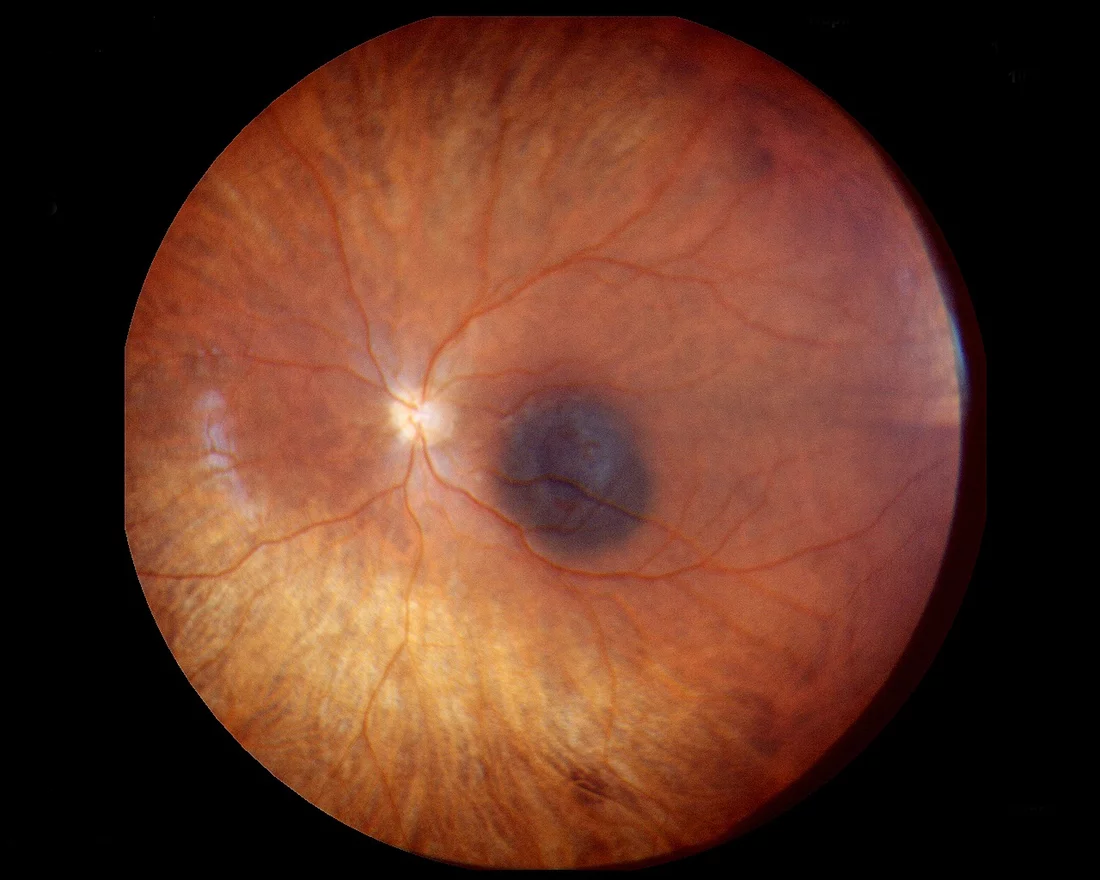
Die Augen sind unser Fenster zur Aussenwelt und eines der wichtigsten Sinnesorgane. Sie erfassen die sichtbaren Informationen aus unserer Umwelt und leiten diese weiter an das Gehirn, das sie verarbeitet. Dadurch sehen wir, was uns umgibt und erleben die Welt dreidimensional. Gleichzeitig verständigen wir uns mit anderen Menschen über Augenkontakt und drücken mit den Augen unsere Gefühle aus. Wenn ein Auge von Krebs befallen wird, merken es die Betroffenen oftmals überhaupt nicht, weil das Gehirn noch Informationen aus dem gesunden Auge erhält und den Verlust kompensiert. Eine trübe Stelle, ein kleiner Fleck beim Schauen, das ist manchmal das Einzige, was man merkt. Deshalb sind viele Augentumore Zufallsbefunde, die der Augenarzt bei einer Routinekontrolle entdeckt. Eine besonders bösartige Form von Augentumoren wird seit Jahren sehr erfolgreich am Paul Scherrer Institut PSI mit Protonenstrahlen behandelt: das Augenmelanom. Es ist mit dem schwarzen Hautkrebs verwandt und entspringt wie dieser pigmentierten Zellen. Solche Zellen findet man am Auge vor allem in der Aderhaut, einer blutgefässreichen Schicht zwischen der innen liegenden Netzhaut und der aussen sichtbaren, weissen Lederhaut.
Augenmelanome sind manchmal nur ein bis zwei Millimeter gross, und trotzdem können sie schon über den Blutkreislauf Tochtergeschwülste bilden, vor allem in der Leber
, erklärt Heidemarie Wagner, medizinisch-technische Radiologieassistentin (MTRA) am Zentrum für Protonentherapie ZPT des PSI. Deshalb ist es so wichtig, dass man sie frühzeitig behandelt.
Die erfahrene MTRA weiss genau, wovon sie spricht, denn schon seit zwölf Jahren arbeitet sie hier am Bestrahlungsplatz OPTIS, wo ausschliesslich Augentumore behandelt werden. Heidemarie Wagner ist stolz auf ihren Arbeitsplatz: Mehr als ein Drittel aller Augentumorkranken auf der Welt, die eine Protonenbestrahlung bekommen haben, waren hier am OPTIS – 6700 Patienten. Und das Schöne ist, dass wir bei neunzig Prozent von ihnen das Auge retten konnten, weil der Tumor zerstört wurde.
In all den Jahren hat sie mehrere tausend Patienten auf die Bestrahlung vorbereitet, ihnen alles erklärt, sie getröstet und versucht, ihnen die Angst zu nehmen. Wenn die Patienten zu uns überwiesen werden, haben sie schon viele Untersuchungen und eine Operation an der Universitätsaugenklinik in Lausanne hinter sich
, so Wagner, das zermürbt.
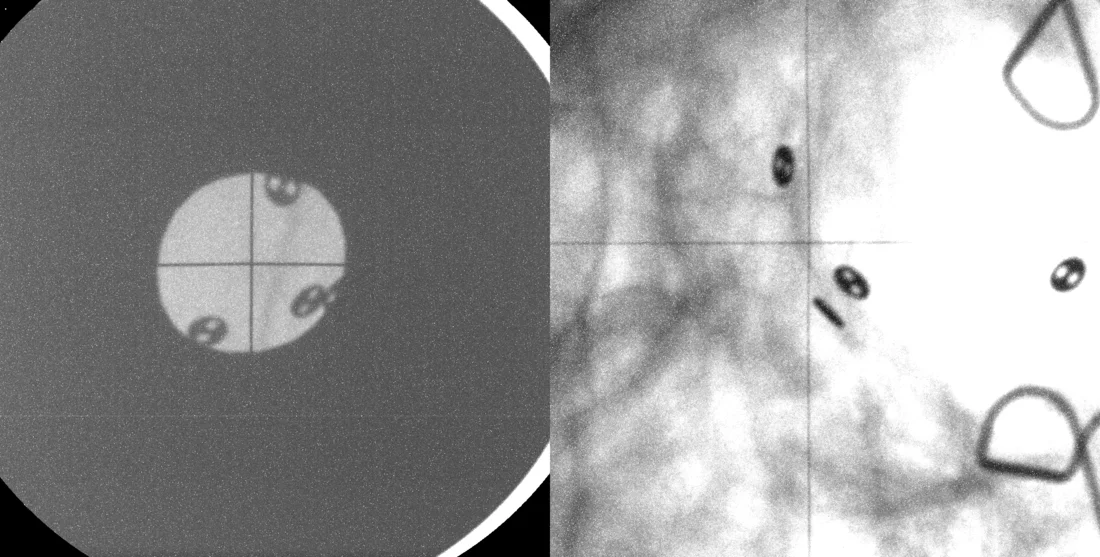
Metallclips zur Planung der Bestrahlung
Lausanne ist die Koordinationsstelle bei der Behandlung von Patienten mit Augentumoren. Dorthin werden Patienten aus vielen europäischen Ländern überwiesen, um sie auf eine Protonenbestrahlung am ZPT vorzubereiten. Denn zuerst müssen die Augenärzte in Lausanne den Tumor markieren, damit ihn die ZPT-Fachleute später auch lokalisieren und mit dem Protonenstrahl treffen können. Zur Markierung nähen die Augenärzte vier bis sechs winzige Metallplättchen aus Tantal unter Narkose von der Augenhinterseite her rund um den Tumor an. Der Medizinphysiker Jan Hrbacek vom ZPT beschreibt warum: Diese Metallclips erscheinen auf Röntgenbildern als schwarze, knopfartige Punkte. Daher können wir sie gut als Marker benutzen, anhand derer wir den Tumor für die Bestrahlung wiederfinden und eingrenzen können. Denn den Tumor selbst sehen wir im Röntgenbild nicht.
Damit Hrbacek trotzdem weiss, wo genau er bestrahlen muss, ist einiges an Vorbereitung nötig. Das Wichtigste: Während einer Behandlung muss der Patient seinen Kopf absolut ruhig halten, da er genau vor dem Strahl aus superschnellen Protonen sitzt. Schon ein leichtes Zucken würde reichen und der Protonenstrahl träfe die falsche Stelle. Um das zu vermeiden, bekommt der Patient vorgängig eine nur für ihn angefertigte, passgenaue Maske und einen Beissblock, also einen Abdruck seines Gebisses, auf den er während der Bestrahlung beissen muss. Diese zwei Komponenten sind am Maskenrahmen fixiert und erlauben somit keine Kopfbewegung. Nur die Augen sind noch beweglich. Während der Bestrahlung muss der Patient immer aktiv mitarbeiten
, betont Wagner, denn der Protonenstrahl kommt immer aus derselben Richtung, gerade von vorn.
Deshalb muss der Patient sein Auge so drehen, dass der Tumor genau im Strahlengang des Protonenstrahls liegt. Doch woher weiss der Patient, wohin er schauen muss?
Blickkontakt zum OPTIS
Als Grundlage für jede Bestrahlung erstellen die Medizinphysiker am ZPT mit einer Spezialsoftware ein dreidimensionales virtuelles Modell von Auge und Tumor. Dieses Modell füttern sie zunächst mit patientenspezifischen Daten wie etwa der Länge des Augapfels, der Dicke der Linse sowie den genauen Abständen zwischen den einzelnen Metallclips und zwischen den Clips und dem Tumor. Wenn der Patient das erste Mal ans PSI kommt, nimmt die MTRA aus verschiedenen Richtungen zwei Röntgenbilder von seinem Kopf auf. Diese zeigen nur die knöchernen Strukturen der Augenhöhle und eben die Metallclips, die in einem bestimmten Muster zueinander liegen. Bewegt der Patient sein Auge und damit den Tumor, ändert sich auch die Lage der Metallclips auf dem Röntgenbild. Mithilfe des Modells berechnen Hrbacek und seine Kollegen nun, welche Blickrichtung am besten geeignet ist, damit der Protonenstrahl den Tumor vollständig trifft und empfindliche Strukturen wie den optischen Nerv, die Linse oder die Hornhaut auslässt. In diese Richtung muss der Patient schauen, was ihm durch eine kleine LED-Lampe am Gerät signalisiert wird. Wenn wir wissen, was die optimale Augenposition ist, wissen wir auch, was die optimale Position der Clips ist
, so Hrbacek. Diese muss bei jeder Bestrahlung absolut übereinstimmen, weshalb jedes Mal wieder Kontrollröntgenbilder gemacht werden müssen, auf denen man die Metallclips sieht. 0,2 Millimeter Abweichung sind gerade noch zulässig
, sagt Hrbacek, dann wird korrigiert.
Auf den Tumor fokussiert
Protonen zerstören die Erbsubstanz DNA, sodass die Zellen sich nicht mehr teilen und damit nicht mehr wachsen können. Um alle Krebszellen im Auge erfolgreich abzutöten, muss der Strahl den Tumor in seiner ganzen Ausdehnung erreichen. Dazu wird der Protonenstrahl durch eine Art Lochblende auf die spezifische Form und Grösse des Tumors eingeengt. Gleichzeitig soll aber gesundes Gewebe möglichst verschont werden. Hier erweist sich eine besondere Eigenschaft des Protonenstrahls von Vorteil, die ihn von anderen Bestrahlungsarten unterscheidet: Der Strahl entfaltet seine maximale Wirkung in einer ganz bestimmten Tiefe. Diese lässt sich am OPTIS-Gerät einstellen. Zellen, die vor oder hinter dieser Stelle liegen, werden nicht von den Protonen geschädigt. Im Normalfall genügen vier Bestrahlungen an direkt aufeinanderfolgenden Tagen, dann ist die Behandlung beendet. Heidemarie Wagner: Unsere Patienten sind vom Allgemeinzustand her gesund, und auch nach der Bestrahlung geht es ihnen gut, weil sie keine Nebenwirkungen haben. Sie können ganz normal weiterleben.
Zukunftspläne für OPTIS
Die Protonenbestrahlung von Augentumoren am PSI ist eine Erfolgsgeschichte. Eigentlich könnten sich die ZPT-Spezialisten zurücklehnen. Wenn da nicht die eine Sache wäre, die engagierte Forschende wie Jan Hrbacek stört: Bislang muss sich jeder Patient für die Implantation der Metallclips einer Operation in Narkose unterziehen. Das würden wir gern vermeiden.
Sein Ziel ist ein Augenmodell, bei dem man auf Clips zum Positionieren komplett verzichten kann. In einem vom Schweizerischen Nationalfond geförderten und von der Ethikkommission genehmigten Projekt testet er mit einem Magnetresonanztomografen (MRT), wie man am besten Bilder von Augentumoren in hoher Auflösung aufnimmt und wie die Bildinformation in ein neues virtuelles Augen- und Tumormodell eingebaut werden kann. Ergänzt wird das Modell durch ein optisches Trackingsystem, das die Position des Auges im OPTIS-Gerät erfasst und damit der Lokalisation dient. Erst wenn das neue Verfahren genau und absolut zuverlässig funktioniert, wird dem Patienten die Operation erspart bleiben. Auf dieses Ziel arbeiten die Forschenden am PSI hin.
Text: Sabine Goldhahn
Weiterführende Informationen
- Wie am Zentrum für Protonentherapie des PSI Kinder, die Krebs haben, mit der Protonentherapie behandelt werden, beschreibt der Artikel Grosse Hilfe für kleine Kinder.
- Einen Überblick über die Arbeit des Zentrums für Protonentherapie (ZPT) und die Entwicklung der Protonentherapie am PSI gibt der Artikel Mehrwert für Krebskranke.
- Eine besondere Form der Protonentherapie, die Spot-Scanning-Technik, wurde vor über zwanzig Jahren am PSI entwickelt. Diese Methode kommt heute weltweit zum Einsatz und hat schon mehreren Tausend Patienten geholfen. Details stehen im Artikel 20 Jahre hochpräzise Krebsbekämpfung.
- Für die Sicherheit und hohe Qualität der Protonentherapie am PSI sorgt ein ganzes Team an Spezialisten: Die Sicherheit im Griff.
Kontakt/Ansprechpartner
Dr. Ulrike KliebschVerantwortliche für Wissenschaft und Information am Zentrum für Protonentherapie
Paul Scherrer Institut, 5232 Villigen PSI, Schweiz
Telefon: +41 56 310 55 82, E-Mail: ulrike.kliebsch@psi.ch
Dr. Jan Hrbacek
Medizinphysiker
Zentrum für Protonentherapie
Paul Scherrer Institut, 5232 Villigen PSI, Schweiz
Telefon: +41 56 310 37 36, E-Mail: jan.hrbacek@psi.ch
Heidemarie Wagner
Medizinisch-technische Radiologieassistentin
Zentrum für Protonentherapie
Paul Scherrer Institut, 5232 Villigen PSI, Schweiz
Telefon: +41 56 310 54 13, E-Mail: heidi.wagner@psi.ch